Blog

Forschung Long Covid (44)
Rätsel gelöst, wie zwei Covid-Impfstoffe in raren Fällen Blutgerinnsel auslösten
geschrieben von MellyLong COVID immunologisch erklärbar: Monozyten im Dauer‑Alarmmodus
geschrieben von Melly
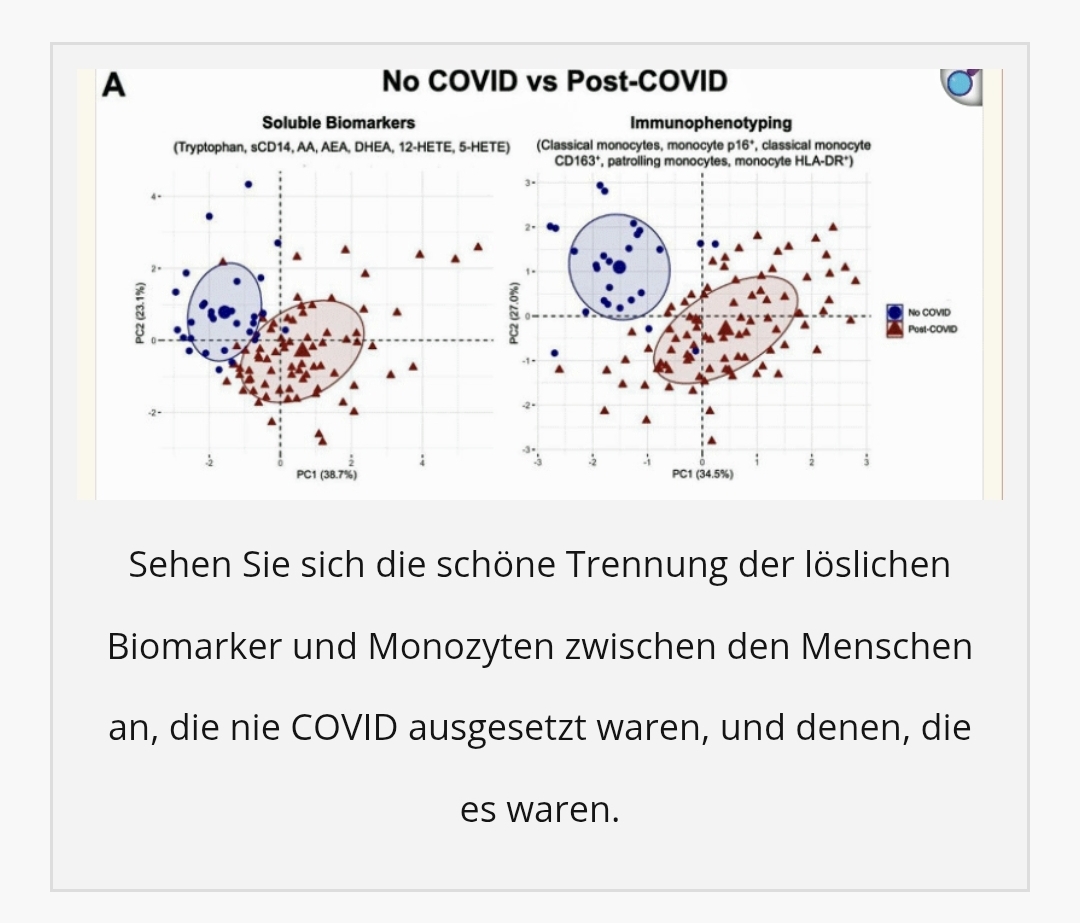
ℹ️ Eine aktuelle Studie zeigt, dass Long COVID wesentlich auf einer anhaltenden Immunaktivierung beruht. Identifiziert wurde ein messbarer Dauer‑Aktivierungszustand von CD14⁺‑Monozyten, der eng mit Fatigue, Belastungsdyspnoe, Leistungsknick, eingeschränkter Lungenfunktion und erhöhten Entzündungsmarkern korreliert. Die Arbeit liefert damit einen wichtigen mechanistischen Baustein und verknüpft immunologische Veränderungen erstmals direkt mit klinisch relevanter Symptomatik – selbst nach mildem Akutverlauf einer SARS‑CoV‑2‑Infektion.
Warum Covid-19 „eine Gefäßerkrankung ist, die sich als Atemwegserkrankung tarnt“
geschrieben von MellyLong-COVID: Gehirnnebel durch gestörten Energiestoffwechsel
geschrieben von Melly
ℹ️ Forschungserkenntnisse zeigen, dass eine Schädigung der zellulären Kraftwerke den Energiemangel bei Long-COVID verursacht. Neue Therapien zielen auf die Regeneration des Stoffwechsels ab. Chronische Erschöpfung und Konzentrationsprobleme nach COVID-19 haben eine zentrale Ursache: gestörte Mitochondrien.
Wie entsteht Long COVID? Neuer Mosaikstein gefunden
geschrieben von MellyHoffnungsschimmer für Long-COVID-Betroffene - BC007 Update
geschrieben von Melly
ℹ️ Ergebnis der reCOVer-Studie:
Medikament BC007 lindert Erschöpfung
Ein interdisziplinäres Forschungsteam um Funktionsoberärztin PD Dr. Dr. Bettina Hohberger von der Augenklinik (Direktor: Prof. Dr. Friedrich E. Kruse) des Uniklinikums Erlangen fand im Rahmen der klinischen randomisierten Medikamentenstudie „reCOVer“ heraus: Das Medikament Rovunaptabin, besser bekannt als BC007, kann bei bestimmten Long-COVID-Betroffenen die mit der Krankheit verbundene belastende Erschöpfung (Fatigue) deutlich lindern und die Lebensqualität der Betroffenen verbessern. Die Ergebnisse wurden jetzt in der renommierten Fachzeitschrift „eClinicalMedicine“, herausgegeben von „The Lancet“, veröffentlicht.
Ein Entzündungshemmer für Long COVID? Die klinische Studie zu Bezisterim
geschrieben von Melly ℹ️ Die klinische Studie Bezisterim ADDRESS-LC, auf die sich das jüngste Webinar von Solve ME konzentrierte, ist eine große, spannende Studie, die uns viel verraten wird.
ℹ️ Die klinische Studie Bezisterim ADDRESS-LC, auf die sich das jüngste Webinar von Solve ME konzentrierte, ist eine große, spannende Studie, die uns viel verraten wird.
Biovie, das Pharmaunternehmen, das Bezisterim herstellt, konzentrierte sich auf Long COVID, weil die Entzündungen denen bei Parkinson und Alzheimer so ähnlich waren. Die Studienleiterin, Dr. Penny Markham von Biovie, hat einen nahen Verwandten mit langjährigem ME/CFS.
Menschen probieren Nikotinkaugummis gegen Long Covid aus – könnte das Brain Fog behandeln?
geschrieben von MellyImmundysregulation könnte der Wendepunkt für Long COVID sein
geschrieben von MellyNikotinpflaster bei Long-COVID oder Alzheimer? Warum Nikotin?
geschrieben von Melly
ℹ️ Millionen Menschen leiden an Long Covid. Weitere Millionen haben Alzheimer. Könnte ein Nikotinpflaster bei beiden Erkrankungen helfen? In jüngerer Zeit haben Pharmaunternehmen Nikotinpflaster, Nikotinpastillen und Nikotinkaugummi entwickelt. Nikotin soll Menschen helfen, mit dem Rauchen aufzuhören . Solche Produkte sind rezeptfrei erhältlich. Könnte dieses uralte Medikament auch Menschen helfen, die an Long Covid oder Alzheimer leiden?
Coronavirus Luxemburger Forscher untersuchen Rolle des Magen-Darm-Trakts bei Long Covid
geschrieben von MellyLong-COVID-Studie zu invasiven Übungen legt nahe, dass Purinhemmer helfen könnten
geschrieben von Melly
ℹ️ Die Fähigkeit invasiver Belastungsstudien, sowohl arterielles (sauerstoffreiches Blut, das vom Herzen kommt) als auch venöses (abgereichertes Blut, nachdem es die Muskeln passiert hat) Blut zu beurteilen, bedeutet, dass sie Aufschluss darüber geben, was mit dem Blut passiert, wenn es während der Belastung durch die Muskeln fließt.
Nikotinpflaster kann Symptome bei Betroffenen lindern - Mögliche Ursache von Long Covid erforscht
geschrieben von Melly
ℹ️ Ein Forschungsteam der Universitätsmedizin Leipzig hat eine mögliche Ursache für die Entstehung von Long Covid gefunden. Die Störung von bestimmten Signalwegen im Nervensystem spielt dabei eine wichtige Rolle. Zudem wurde im Rahmen dieser Heilversuche erstmals die positive Wirkung von Nikotinpflastern auf Long Covid Symptome bildgebend aufgezeigt. Erste Ergebnisse wurden im Fachjournal Bioelectronic Medicine publiziert.
Studie lässt aufhorchen: Covid-Impfung könnte mysteriöses Syndrom auslösen
geschrieben von Melly
ℹ️ Ein Forschungsteam der Yale University hat das sogenannte Post-Vaccination-Syndrom (PVS) in einer Preprint-Studie nun erstmals näher kategorisiert. An der Querschnittsstudie, nahmen 42 Personen, die über PVS klagten, sowie 22 gesunde Kontrollpersonen teil. Die Ergebnisse der Untersuchung fanden noch keinen Eintrag in ein wissenschaftliches Journal, erregen in der Fachwelt jedoch bereits große Aufmerksamkeit.
Große Long-COVID-Muskelstudie bestätigt ME/CFS-Befunde … und löst Widerspruch aus
geschrieben von Melly
ℹ️ Die Bereiche ME/CFS und Fibromyalgie haben einige gute Muskelstudien hervorgebracht, aber eine aktuelle Studie mit dem Titel „ Muskelanomalien verschlimmern sich nach post-exertionalem Unwohlsein bei Long COVID “ war tatsächlich etwas anderes. Die Studie ergab, dass die aerobe Energieproduktion – also die Energie, die auf Sauerstoffaufnahme beruht – auf verschiedene Weise gehemmt wurde.
weiter...

ℹ️ Mit einem ersten Treffen der 30 Projektleitenden des Förderschwerpunkts „Erforschung und Stärkung einer bedarfsgerechten Versorgung rund um die Langzeitfolgen von COVID-19 (Long COVID)“ in Berlin hat das Bundesministerium für Gesundheit (BMG) an diesem Montag ein Koordinierungsnetzwerk für die Long COVID-Forschung gestartet. Für den 2024 bis 2028 laufenden Förderschwerpunkt zur versorgungsnahen Forschung wurden Projekte mit einem Gesamtvolumen von 73 Mio. Euro bewilligt.

ℹ️ Der Wirkstoffkandidat BC 007 galt als Hoffnungsträger zur Behandlung von Patienten mit Post-Covid-Syndrom, war aber nach einer enttäuschenden Studie fast schon abgeschrieben. Nun gibt es Anzeichen für neue Hoffnung – zumindest für eine definierte Patientengruppe.
➡️ Bewertung des Artikels und der Studie siehe Bilder. Bewertung von @healmecfs auf instagram.
➡️ Quelle: Pharmazeutische Zeitung

ℹ️ Unter Leitung des Universitätsklinikums Jena entwickelt ein Forschungsverbund eine mobile Anwendung, die Beschwerden und Befinden von Post-COVID-Betroffenen erfasst. Die App soll diese Daten an die behandelnden Praxen und Kliniken übermitteln, wo sie die Diagnostik und Therapie unterstützen, und personalisierte Rückmeldung geben. Das Bundesgesundheitsministerium fördert das Projekt mit drei Millionen Euro.
Das neurologische Post-COVID-Syndrom ist mit einer erheblichen Beeinträchtigung des verbalen Kurzzeit- und Arbeitsgedächtnisses verbunden
geschrieben von Melly
ℹ️ Ein erheblicher Anteil der Patienten leidet am Post-COVID-Syndrom (PCS), wobei Fatigue sowie Gedächtnis- und Konzentrationsstörungen die wichtigsten Symptome sind. Wir hatten uns hier zum Ziel gesetzt, eine eingehende neuropsychologische Untersuchung von PCS-Patienten, die an die Neurologische PCS-Klinik überwiesen wurden, mit Patienten ohne Folgen nach COVID-19 (Nicht-PCS) und gesunden Kontrollpersonen (HC) zu vergleichen, um die am weitesten verbreiteten kognitiven Defizite zu entschlüsseln. Wir schlossen n = 60 PCS-Patienten mit neurologischen Symptomen ein.
Die Mitochondrien bei Long COVID Teil I: Werden Kernprobleme aufgedeckt?
geschrieben von Melly
ℹ️ Neuere Studien legen nahe, dass ein hypermetabolischer Zustand, der die Mitochondrien schädigt, zu einem hypometabolischen Zustand beim chronischen Fatigue-Syndrom (ME/CFS), Long COVID und Fibromyalgie (FM) führt. Sie legen auch nahe, dass etwas im Blut, Serum oder Plasma die Mitochondrien bei diesen Krankheiten schädigt.


 Ein neues Projekt untersucht, wie SARS-CoV-2 das Mikrobiom und die Immunabwehr stört. Die luxemburgisch-französische Zusammenarbeit soll damit gezielt nach Behandlungen für Long Covid suchen.
Ein neues Projekt untersucht, wie SARS-CoV-2 das Mikrobiom und die Immunabwehr stört. Die luxemburgisch-französische Zusammenarbeit soll damit gezielt nach Behandlungen für Long Covid suchen.